Εισαγωγή
Η ρήξη του πρόσθιου χιαστού συνδέσμου (ΠΧΣ) στο γόνατο αποτελεί έναν από τους συχνότερους τραυματισμούς, κυρίως σε αθλητές και νέους δραστήριους ανθρώπους, που συχνά καταλήγει σε χειρουργείο αρθροσκοπικής αποκατάστασης, προκειμένου να αποφύγει ο ασθενής τις δευτεροπαθείς βλάβες από την επερχόμενη αστάθεια του γόνατος. Στις ΗΠΑ γίνονται 400.000 χειρουργεία αποκατάστασης ΠΧΣ κάθε χρόνο.
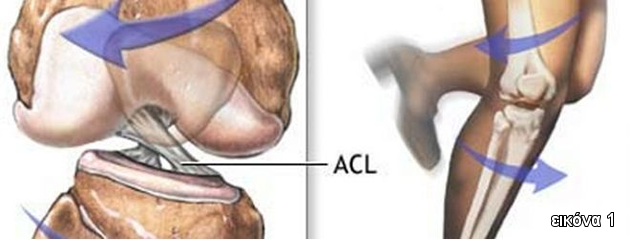
Η ρήξη του πρόσθιου χιαστού συνδέσμου είναι ένας πολύ συχνός, σοβαρός τραυματισμός σε αθλήματα επαφής, όπως στο ποδόσφαιρο και στην καλαθοσφαίριση (Εικόνα 1,2). Η βίαιη στροφική κίνηση στο γόνατο είναι η πιο συχνή αιτία μηχανισμού ρήξης του ΠΧΣ (non-contact pivoting injury)
(δείτε το παρακάτω video)
ΠΡΟΣΟΧΗ: ΤΟ VIDEO ΠΕΡΙΕΧΕΙ ΕΙΚΟΝΕΣ ΑΠΟ ΒΙΑΙΟ ΤΡΑΥΜΑΤΙΣΜΟ ΣΤΟ ΓΟΝΑΤΟ.
Συχνά μαζί με τη ρήξη του ΠΧΣ γίνεται και τραυματισμός-ρήξη μηνίσκου (50% τραυματίζεται ο έξω μηνίσκος στις οξείες ρήξεις του ΠΧΣ).
Η χρόνια ανεπάρκεια-ρήξη του ΠΧΣ, δηλαδή η χρόνια αστάθεια του γόνατος, οδηγεί σε συνακόλουθες:
- βλάβες χόνδρου
- ρήξεις μηνίσκων συνήθως μη επιδιορθώσιμων
- αρθρίτιδα με το πέρασμα των ετών
Η ρήξη ΠΧΣ είναι πιο συχνή σε γυναίκες αθλήτριες λόγω:
- νευρομυικών δυνάμεων που ασκούνται στο γόνατο (κυριαρχία του τετρακεφάλου)
- βιομηχανικών παραγόντων, όπου παίζουν και το σημαντικότερο ρόλο (οι γυναίκες κατά την αναπήδηση, προσγειώνονται στο έδαφος σε περισσότερη έκταση κ μεγαλύτερη γωνία βλαισότητας)
- μικρότερων notches στους μηριαίους κονδύλους
- μικρότερων σε πάχος συνδέσμων
- ορμονικών επιπέδων
- βλαισογονίας
Ανατομία
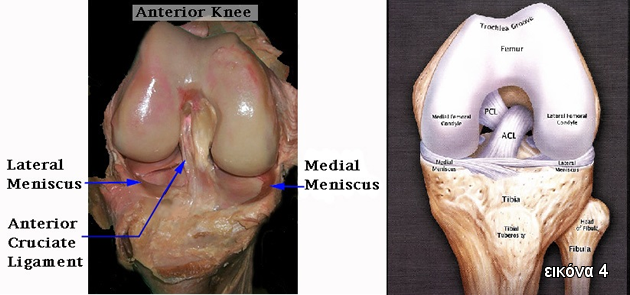
Ανατομικά, ο ΠΧΣ φέρεται από τον πρόσθιο μεσογλήνιο βόθρο της κνήμης στη μεσοκονδύλια (έσω) επιφάνεια του έσω μηριαίου κονδύλου. Ο ΠΧΣ είναι υπεύθυνος σε ποσοστό 85% για τον περιορισμό της πρόσθιας μετατόπισης της κνήμης σε σχέση με το μηριαίο. Επίσης, συμμετέχει δευτερευόντως ως στροφικός σταθεροποιητής της κνήμης και σταθεροπιητής σε δυνάμεις βλαισότητας/ ραιβότητας.
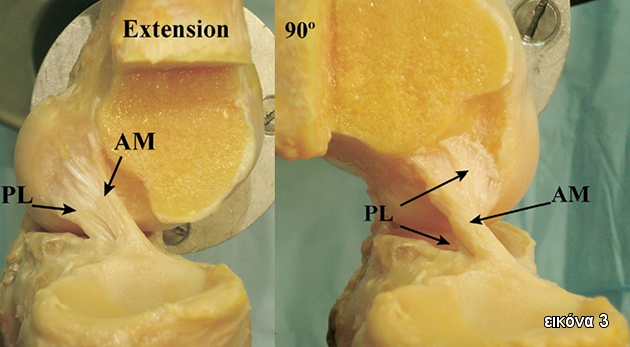
Αποτελείται από δύο μοίρες, την πρόσθια-έσω (anteromedial) και την οπίσθια-έξω (posterolateral). Η πρόσθια-έσω είναι επιμηκέστερη, περισσότερο ευάλωτη σε τραυματισμούς, και είναι σε τάση όταν το γόνατο είναι σε 90° κάμψη και χαλαρώνει κατά την έκταση. Η οπίσθια-έξω μοίρα βρίσκεται σε μερική χαλάρωση σε κάμψη με μέγιστη τάση στις 30° κάμψη. Οι βιομηχανικές μελέτες έχουν δείξει ότι η οπίσθια-έξω μοίρα ελέγχει περισσότερο τη στροφική σταθερότητα.
Η αιμάτωση του ΠΧΣ γίνεται από την έσω αρτηρία του γόνατος που είναι κλάδος της ιγνυακής και εισέρχεται στον ΠΧΣ από την μηριαία προσφυσή του. Ο ΠΧΣ νευρώνεται από οπίσθια θυλακικά νεύρα (κλάδους του κνημιαίου νεύρου). Οι ίνες του συνδέσμου ποικίλλουν σε μήκος, ανάλογα με τη θέση τους και το ύψος του ασθενούς. Οι διαστάσεις του ΠΧΣ είναι 33mm x 11mm κατά μέσο όρο. Η δύναμη του ΠΧΣ είναι 2200Ν (Εικόνα 3,4).
Εμβιομηχανική του πρόσθιου χιαστού συνδέσμου
Ο ΠΧΣ προστατεύει την άρθρωση του γόνατος από την πρόσθια ολίσθηση της κνήμης προς το μηρό και συμμετέχει στην έσω στροφή του μηρού κατά το «κλείδωμα» του γόνατος. Επίσης ο πρόσθιος χιαστός ελέγχει την τάση του μηρού να γλιστρήσει έξω από την κνήμη κατά τη διάρκεια κάμψης του γόνατος με τοποθέτηση βάρους, όπως όταν κατεβαίνουμε σκαλοπάτια.
Κατά την κάμψη-έκταση του γόνατος έχουν διαφορετική τάση οι ίνες του πρόσθιου χιαστού. Από τις 0° έως 60° κάμψης του γόνατος, οι πρόσθιες ίνες βραχύνονται περισσότερο από τις κεντρικές ίνες. Μετά τις 60° έως τις 120° οι ίνες αυτές διατείνονται, ενώ οι οπίσθιες ίνες βραχύνονται. Κατά την έσω στροφή της κνήμης, με το γόνατο σε κάμψη, ο ΠΧΣ διατείνεται, κυρίως οι ίνες που προσφύονται στο πρόσθιο κέρας του έσω μηνίσκου, ενώ κατά την έξω στροφή χαλαρώνει.
Κλινικά Ευρήματα - Συμπτώματα
Ο/Η ασθενής που υπέστει κάκωση στο γόνατο με ρήξη του ΠΧΣ επισκέπτεται τον ορθοπαιδικό αναφέροντας συνήθως στροφική κάκωση του γόνατος, με ηχητικό αίσθημα αναπήδησης ("pop"), έντονο πόνο εσωτερικά στο γόνατο (δυσκολία -αδυναμία φόρτισης) και σε 70% των περιπτώσεων άμεσο οίδημα – αίμαρθρο του γόνατος.
Κλινικά η ρήξη του ΠΧΣ χαρακτηρίζεται από:
- ύδραθρο – αίμαρθρο του γόνατος
- χωλότητα στη βάδιση (ο τετρακέφαλος δυσκολεύεται να εκτελλέσει ενεργητική έκταση στο γόνατο λόγω του αίμαρθρου)
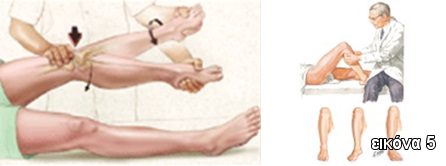
- Lachman's test ή προρθιοπίσθιο συρταροειδές θετικό
- Pivot shift test θετικό (Εικόνα 5)
Ακτινολογικά ευρήματα - Μαγνητική Τομογραφία
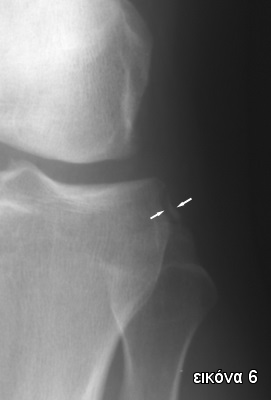
Οι απλές ακτινογραφίες γόνατος είναι συνήθως φυσιολογικές. Εξαίρεση αποτελεί το κάταγμα Segond (αποσπαστικό κάταγμα της έξω - άνω επιφάνειας της κνήμης) που σηματοδοτεί ρήξη του ΠΧΣ (ιδίως σε εφήβους και νεαρούς ενήλικες) (Εικόνα 6).
Η εξέταση εκλογής για ρήξη του ΠΧΣ είναι η μαγνητική τομογραφία (MRI), όπου απεικονίζονται (Εικόνα 7):
- Ρήξη του ΠΧΣ (sagittal view)
- Οστικό οίδημα στο μηριαίο κόνδυλο όπου αποκολλάται ο ΠΧΣ (50%)
- Συνοδές βλάβες χόνδρου
- Συνοδή ρήξη μηνίσκων
Θεραπεία - Χειρουργική Αντιμετώπιση
Η θεραπεία στη ρήξη του ΠΧΣ είναι κατά βάση χειρουργική. Η συντηρητική αντιμετώπιση που περιλαμβάνει εντατική φυσιοθεραπεία και αλλαγή του τρόπου ζωής (lifestyle), προβλέπεται μόνο για ασθενείς χαμηλών απαιτήσεων και προχωρημένης ηλικίας, οι οποίοι θα αποδεχθούν τον αυξημένο κίνδυνο ρήξης των μηνίσκων και βλάβης του χόνδρου (με επακόλουθο την αρθρίτιδα) του γόνατος, όπως και την αστάθεια του γόνατος (με κίνδυνο block του γόνατος) σε τρέξιμο, αναπήδηση, ανέβασμα-κατέβασμα σκάλας, αθλήματα (side-to-side), βαριά χειρωνακτική εργασία.
Η αρθροσκοπική χειρουργική αποκατάσταση της ρήξης του ΠΧΣ (συνδεσμοπλαστική) ενδείκνειται σε:
- Αθλητές υψηλών απαιτήσεων – επιδόσεων.
- Νέους, δραστήριους ασθενείς που δεν θέλουν να αλλάξουν τον τρόπο ζωής τους, ως προς το επίπεδο καθημερινών δραστηριοτήτων ή αθλητικών δρατηριοτήτων και hobby τους.
- Ασθενείς που θέλουν να αποφύγουν τις δευτεροπαθείς βλάβες από τον χόνδρο ή τους μηνίσκους ή τη δευτεροπαθή αρθρίτιδα του γόνατος.
- Παιδιά κοντά στην ηλικία σκελετικής ωρίμανσης (αδύνατο να περιορίσεις τις δραστηριότητες στο παιδί).
- Σε ασθενείς ηλικίας >40 ετών που έχουν ιδιαίτερες απαιτήσεις σε δραστηριότητες, τόσο στην καθημερινότητά τους (βαριά χειρωνακτική εργασία, επαγγελματίας χορευτής, σκιερ), όσο και σε αθλητικές δραστηριότητες.
- Αποτυχία προηγούμενου χειρουργείου συνδεσμοπλαστικής ΠΧΣ.
- Πολλαπλή συνδεσμική αστάθεια γόνατος με σύνθετη ρήξη προσθίου, οπισθίου χιαστού ή έσω και έξω πλαγίου συνδέσμου ή οπίσθιας έξω γωνίας. Ειδικά στις περιπτώσεις ρήξης έσω πλαγίου, πρέπει να αποκαθίσταται ο ΠΧΣ μετά την επούλωση του έσω πλαγίου διαφορετικά κινδυνεύει το μόσχευμα του ΠΧΣ λόγω της ραιβής-βλαισής κίνησης του γόνατος (πλάγια αστάθεια).
- Σε ασθενείς όπου εκτός από ρήξη του ΠΧΣ παράλληλα υπάρχει και ρήξη μηνίσκου.
Χειρουργική τεχνική
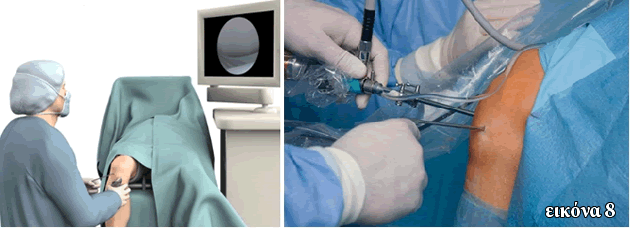
Η συνδεσμοπλαστική του ΠΧΣ πλέον γίνεται αρθροσκοπικά, από τις δύο κλασικές πόρτες έσω και έξω παρεπιγονατιδικά (4-5mm) και με τη χρήση των ειδικών εργαλείων (Εικόνα 8).
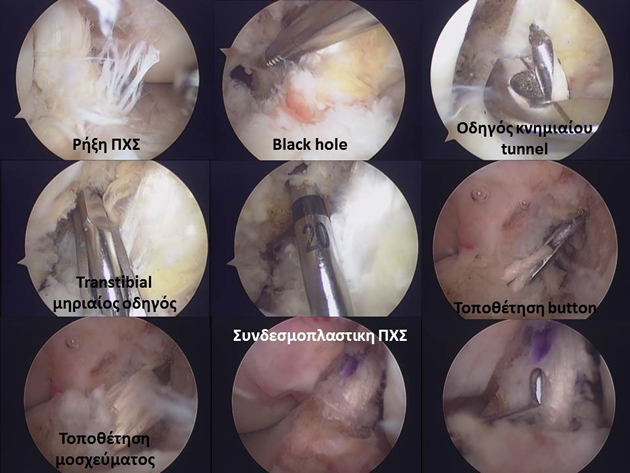
Η χειρουργική τομή για την προσπέλαση και λήψη του αυτομοσχεύματος των ισχιοκνημιαίων (~3-4cm) χρησιμοποιείται για τη δημιουργία του κνημιαίου και μηριαίου tunnel και την τελική τοποθέτηση και σταθεροποίηση του μοσχεύματος (Εικόνα 9).
Ιδιαίτερη σημασία για την επιτυχία του χειρουργείου συνδεσμοπλαστικής ΠΧΣ έχει η σωστή τοποθέτηση του μοσχεύματος, στην ανατομική του θέση τόσο στην κνήμη, όσο και στον μηρό και με τη σωστή τάση, ώστε να μην κινδυνεύει το μόσχευμα ούτε από πρόσκρουση-τριβή στους μηριαίους κονδύλους, ούτε από καταπόνεση και επαναρήξη. Η τοποθέτηση του μηριαίου tunnel σε λάθος θέση και συγκεκριμένα πιο πρόσθια από την ανατομική θέση ("residents ridge") οδηγεί σε χαλαρό γόνατο σε έκταση και δύσκαμπτο γόνατο σε κάμψη. Αντιθέτως, η τοποθέτηση του μηριαίου tunnel σε λάθος οπίσθια θέση οδηγεί σε χαλαρό γόνατο σε κάμψη και δύσκαμπτο – «σφικτό» γόνατο σε έκταση (πιθανώς extension lag). Αντιστοίχως για την κνήμη, η τοποθέτηση του tunnel προσθίως της ανατομικής του θέσης οδηγεί σε «σφικτό» γόνατο σε κάμψη και πρόσκρουση σε έκταση, ενώ η λάθος οπίσθια τοποθέτηση οδηγεί σε πρόσκρουση με τον οπίσθιο χιαστό σύνδεσμο (δείτε τo παρακάτω video).
Είδος μοσχευμάτων
Στη συνδεσμοπλαστική του ΠΧΣ χρησιμοποιούνται τα εξής μοσχεύματα:
- Τετραπλό αυτομόσχευμα ισχιοκμημιαίων (hamstrings) (συχνότερα)
- Αυτομόσχευμα Επιγονατιδικού τένοντα με οστό επιγονατίδας/κνήμης
- Αυτομόσχευμα τετρακεφάλου τένοντα με οστό επιγονατίδας (σπάνια)
- Αλλομόσχευμα
Η επιλογή του μοσχεύματος είναι επιλογή του ορθοπαιδικού χειρουργού λαμβάνοντας υπόψη τα υπέρ- και κατά- από τη χρήση του κάθε μοσχεύματος και την περίπτωση του ασθενούς.
Το αυτομόσχευμα έχει τα εξής πλεονεκτήματα:
- χρησιμοποιείται ιστός από τον ίδιο τον πάσχοντα
- είναι η πιο συχνή και ιοκονομική πηγή μοσχεύματος
- γρηγορότερη ενσωμάτωση του μοσχεύματος
- λιγότερες ανοσολογικές αντιδράσεις
- δεν υπάρχει κίνδυνος μεταφοράς ασθενειών, όπως ηπατίτιδα, HIV
Τα αλλομοσχεύματα χρησιμοποιούνται κυρίως στις αναθεωρήσεις -όταν έχουν εξαντληθεί τα αυτομοσχεύματα- και χαρακτηρίζονται από μεγαλύτερο χρόνο ενσωμάτωσης, κίνδυνο μεταφοράς κάποιας ασθένειας από τον αλλότριο δότη (HIV< 1: 1.000.000, ηπατίτιδα) και υψηλότερο κίνδυνο επαναρρήξης, ιδίως σε αθλητές.
Τα πλεονεκτήματα και μειονεκτήματα από τη χρήση των λοιπών μοσχευμάτων έχουν ως εξής:
Α) ΤΕΤΡΑΠΛΟ ΑΥΤΟΜΟΣΧΕΥΜΑ ΙΣΧΙΟΚΜΗΜΙΑΙΩΝ (HAMSTRINGS)
ΠΛΕΟΝΕΚΤΗΜΑΤΑ:
- Μικρότερη χειρουργική τομή.
- Λιγότερος μετεγχειρητικός πόνος.
- Δεν έχουμε πρόσθιο πόνο στο γόνατο, όπως στον επιγονατιδικό τένοντα.
- Μέγιστη δύναμη αντοχής του μοσχεύματος 4000Ν.
ΜΕΙΟΝΕΚΤΗΜΑΤΑ:
- Αδυναμία ισχιοκνημιαίων (ισχνού, ημιτενοντώδη) στη δότρια περιοχή (αποκατάσταση της ισχύος των ισχιοκνημιαίων στο 85% τον 1ο χρόνο).
- Η σταθεροποίηση του μοσχεύματος γίνεται με βίδα μεταξύ τένοντα και οστού, γεγονός που χαρακτηρίζεται από μικρότερη ισχύ σταθερότητας σε σχέση με οστο-οστό.
- "windshield wiper" φαινόμενο (εξαρτάται από τρόπο σταθεροποίησης του μοσχεύματος).
Β) ΑΥΤΟΜΟΣΧΕΥΜΑ ΕΠΙΓΟΝΑΤΙΔΙΚΟΥ ΤΕΝΟΝΤΑ:
ΠΛΕΟΝΕΚΤΗΜΑΤΑ:
- Θεωρείται ως "gold standard" λόγω χρήσης της μεθόδου περισσότερα χρόνια.
- Καλύτερη ισχύ σταθεροποίησης του μοσχεύματος λόγω σύνδεσης οστού με οστό (bone to bone healing).
- Σταθεροποίηση του μοσχεύματος πιο κοντά στην αρθρική επιφάνεια.
- Μέγιστη δύναμη αντοχής του μοσχεύματος 2600 N (ο ακέραιος ΠΧΣ αντέχει 1725 N).
ΜΕΙΟΝΕΚΤΗΜΑΤΑ:
- συχνότερα πρόσθιος πόνος στο γόνατο (10-30%)
- κίνδυνος κατάγματος επιγονατίδας, μετεγχειρητικά στην φυσιοθεραπεία
- κίνδυνος ρήξης επιγονατικού τένοντα, μετεγχειρητικά στην φυσιοθεραπεία
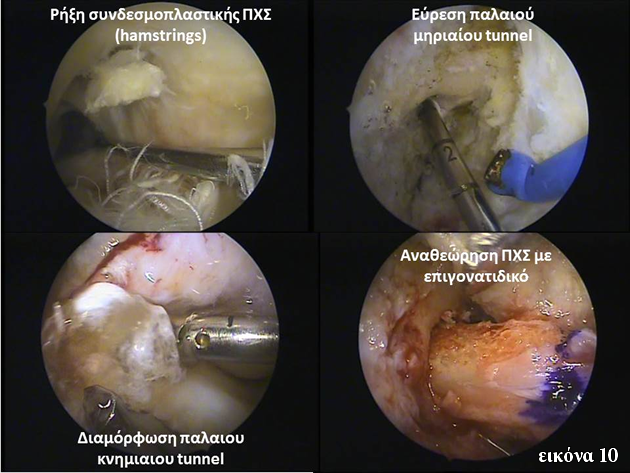
Αναθεώρηση ΠΧΣ
Αποτελεί πιο δύσκολη και απαιτητική επέμβαση δια τρεις λόγους:
- Επιλογή μοσχεύματος. Τι δυνατότητες έχει ο χειρουργός ορθοπαιδικός εφόσον το προηγούμενο αυτομόσχευμα έχει κοπεί; Να χρησιμοποιείσει το έτερο γόνατο ως δότρια περιοχή μοσχεύματος; Να πάρει επιγονατιδικό αν έχουν χρησιμοποιηθεί οι ισχιοκνημιαίοι;
- Να ερευνήσει για πιο λόγο κόπηκε το μόσχευμα. Τίθονται τα ερωτήματα: νέος τραυματισμός; κακή τοποθέτηση του μοσχεύματος; Σύνδρομο πρόσκρουσης στον μηριαίο κόνδυλο; Χαλαρό μόσχευμα;
- Επιλογή νέων κνημιαίων και μηριαίων tunnel. Πού θα περάσουν; Πόσο εμποδίζουν τα παλιά; Μήπως η αναθεώρηση πρέπει να γίνει σε δύο χρόνους, ώστε να γεμίσουν τα παλιά κανάλια με οστό;
Μετά από καλή προεγχειρητική μελέτη, ο Ορθοπαιδικός θα αναλύσει τα δεδομένα και θα τα συζητήσει με τον ασθενή (Εικόνα 10).
Φυσιοθεραπευτικό πρωτόκολλο αποκατάστασης ΠΧΣ
- Επιθετική Παγοθεραπεία άμεσα μετεγχειρητικά.
- Νάρθηκας με κίνηση 0-90° για 3-4 εβδομάδες.
- Υπερέκταση γόνατος τις πρώτες 4-5 νύχτες.
- Ισομετρικές ασκήσεις 4κεφάλου και οπίσθιων μηριαίων.
- Βάδιση με βακτηρίες 3-4 εβδομάδες.
- Ασκήσεις κλειστής αλυσίδας: άμεσα για 6-8η εβδομάδες.
- Ασκήσεις ανοικτής αλυσίδας μετά 8η εβδομάδες.
- Jogging μετά την 12η εβδομάδα.
- Απότομη αλλαγή πορείας, μετά τον 4ο μήνα.
Πρόληψη τραυματισμού ΠΧΣ
Γυναίκες αθλήτριες:
- Πλειομετρικές ασκήσεις (εκπαίδευση στα άλματα).
- Εκπαίδευση ώστε στα άλματα, στη φάση προσγείωσης το γόνατο να είναι σε μερική κάμψη για αποφυγή δυνάμεων βλαισότητας.
- Ασκήσεις ενδυνάμωσης ισχιοκνημιαίων ώστε να αποκτήσουν ίδια μυική ισχύ με τον τετρακέφαλο.
Εκπαίδευση σκιερ και αθλητών πώς να πέφτουν για αποφυγή τραυματισμών.
Επιπλοκές
Επαναρρήξη ΠΧΣ.
- Κακή χειρουργική τεχνική με κακή τοποθέτηση μοσχεύματος.
- Αστάθεια λόγω ανεπάρκειας και άλλων συνδεσμικών στοιχείων που δεν αντιμετωπίσθηκαν (οπίσθιος χιαστός συνδεσμος, έσω πλάγιος, οπίσθια έξω γωνία).
- Μη ικανοποιητική σταθεροποίηση μοσχεύματος.
- Υπερβολικά έντονη φυσιοθεραπεία – χωρίς να εφαρμόζεται το πρωτόκολλο του ΠΧΣ.
- Επιστροφή σε αθλητικές δραστηριότητες πριν το προβλεπόμενο χρονικό διάστημα.